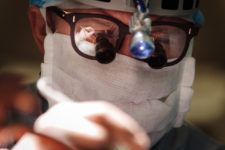
Миниинвазивная операция на работающем сердце: история Анатолия Васильевича

Анатолий Васильевич, пациент Клиники Сердца Odrex
Почему украинская кардиохирургия — это то, чем стоит гордиться
Сегодня украинские кардиохирурги не только учатся, но и учат, становятся новаторами, ежегодно проводят сотни операций малоинвазивным способом.
Мы рады быть частью этого — и сегодня проводим шунтирование сердца через мини-доступ на работающем сердце (именно такую операцию провели Анатолию). Раньше эта методика всегда применялась на остановленном сердце с помощью периферической канюляции. А на работающем сердце можно было шунтировать только переднюю поверхность сердца. Теперь же мы можем позиционировать ту область, где нужно шунтирование, не останавливая при этом сердце — дальше расскажем, что дает пациентам эта методика.
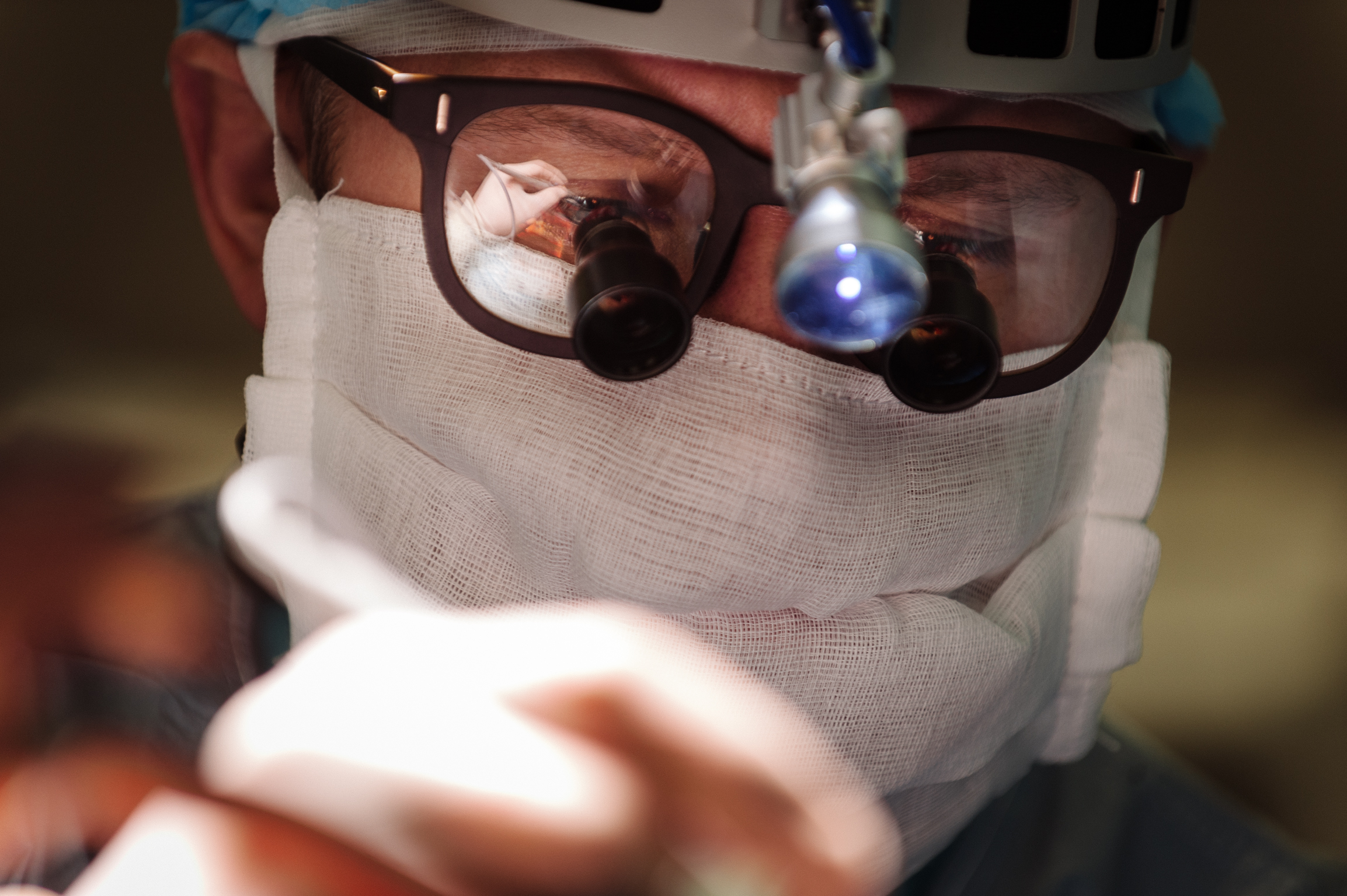
Мини-инвазивная операция на работающем сердце
Мы встречаемся с Анатолием возле перевязочной хирургии: мужчина пришел на последнюю перевязку. С момента его операции прошло всего 10 дней, а он уже шестой день как дома. Быстрый подъем на ноги, отсутствие заметных следов операции — это то, что придаёт уверенности пациентам, которые решаются на операцию. Большинству из нас очень важно сохранить возможность самостоятельно себя обслуживать, быстро восстановиться, быстро вернуться к физическим нагрузкам и снова сесть за руль. Даже когда болезнь — очень тяжелая, нам важно сохранить привычный темп жизни.
Для пациентов кардиохирурга Дмитрия Турлюка это возможно благодаря методике — шунтированию на работающем сердце с помощью мини-доступа. Операция Анатолия по-своему уникальна: шунтирование задней поверхности сердца, без его остановки, провели впервые в Украине.
Кардиохирург Анастасия Давиденко, ассистент Дмитрия Турлюка, рассказывает о плюсах операции:
- Пациенты после такой операции возвращаются к привычным нагрузкам в первые же сутки. Если при стернотомии ограничивают физическую активность: подъем тяжестей, объемные спортивные нагрузки и так далее — до сращения кости, то у пациентов после мини-доступа таких ограничений нет. Благодаря мини-доступу не нужен бандаж, и пациенты не ограничены физически.
- Разрезы небольшие, и в целом — их меньше, чем при стандартном шунтировании. Сама операция выполняется через небольшой разрез под грудью около 5 см. Без остановки сердца, без периферической канюляции — то есть без дополнительных разрезов на бедре и в области шеи (как при мини-инвазивном коронарном шунтировании с искусственным кровообращением).
- Пациентов не беспокоит послеоперационная боль. Это заслуга анестезиологов, которые под УЗИ-контролем выполняют грудную высокую паравертебральную или эпидуральную блокаду. Максим Павловский, руководитель подразделения ОАИТ Клиники Сердца, предпочитает паравертебральную блокаду или блокаду мышцы, выпрямляющей позвоночник: нет влияния на постнагрузку сердца и, соответственно, на гемодинамику. Блокады позволяют пациентам избежать больших доз опиатов, легочных осложнений, проблем с гипертензией. Легкое расправляется, и пациенты раньше начинают нормально дышать. Адекватные дыхание и кашель без болевого синдрома увеличивают послеоперационный комфорт и помогают поправляться быстрее.

История Анатолия
Еще пять лет назад пациент и хирург жили в тысяче километров друг от друга. Но оба не так давно переехали в Одессу — и встретились в самый нужный момент.
Коронарография показала, что у Анатолия поражена передняя нисходящая артерия — самая жизненно важная. При этом она оказалось очень мелкой (около 1,25 мм, очень гипоплазированная) — многие кардиохирурги считают, что такие артерии не подлежат шунтированию, и не спроста. А вот задняя межжелудочковая артерия была хорошо выражена, оставлять ее нешунтирванной было бы нехорошо.
Операция: как сделать через разрез в 5 см то, что обычно делают через разрез в 30 см
Для того, чтобы хирурги сделали необходимый доступ, нужно «выключить» левое легкое: анестезиологи выполняют интубацию трахеи двухпросветной трубкой или используют
бронхиальный блокатор, и проводят одно-легочную искусственную вентиляцию легких.
У такой вентиляции легкого есть много нюансов: возрастает риск баротравмы, волютравмы, существует риск развития гипоксии, поэтому вентиляция должна быть протективной — максимально безопасной.
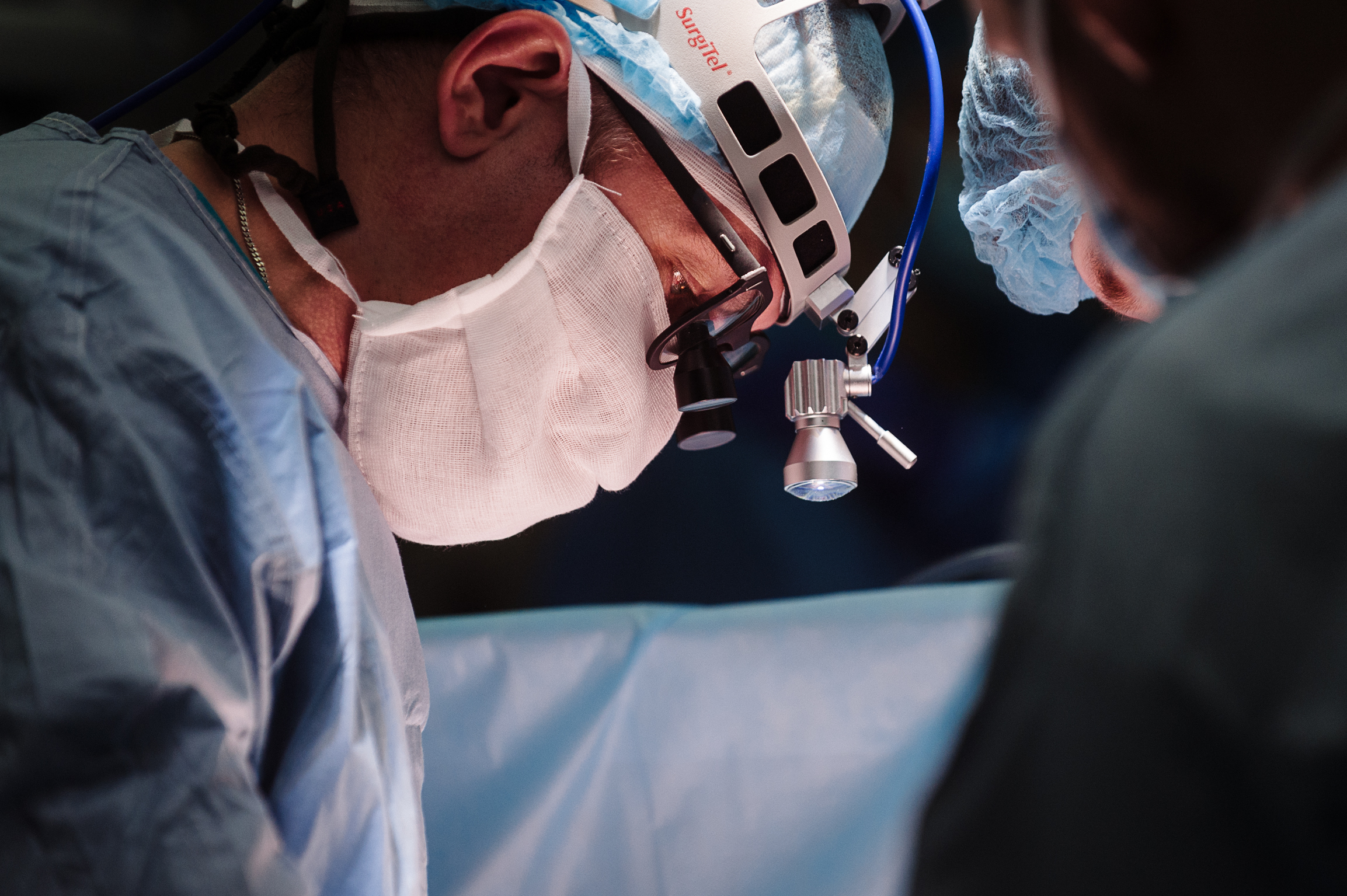
Когда анестезиолог «выключает» одно из легких пациента, кардиохирурги ставят торакопорты: через один троакар устанавливается видеокамера, через второй проводится сама манипуляция. Ассистенты выводят в экспозицию грудную и лучевую артерии, которые Дмитрий Викторович будет использовать для шунтов. Грудная артерия находится довольно-таки высоко: через маленькое отверстие трудно просмотреть вглубь и скоагулировать все ветки. Методика мини-доступа позволяет сделать это через минимальный разрез, под видеоасситенцией.
Свобода от боли
Отсутствие адекватного обезболивание дискредитировало бы миниинвазивный метод шунтирования. Боль может быть даже сильнее, чем при стернотомии. Для того, чтобы хирургу добраться до сердца, при таких операциях проводится одно-легочная искусственная вентиляция легких. Спавшееся легкое должно расправиться после операции. Это отчасти задача и самого пациента. Из-за болевого синдрома пациенты «щадят себя», не могут адекватно дышать и кашлять. Соответственно в послеоперационном периоде могут быть респираторные проблемы (ателектаз легкого).
Поэтому, чтобы пациент после операции проснулся без боли, наши анестезиологи-реаниматологи используют мультимодальный подход и регионарные методики обезболивания.
Мы работаем по принципам fast-track хирургии. До, во время и после операции делаем всё, чтобы сократить время, необходимое для полной реабилитации.

«У нас женой не было сомнений», — рассказывает Анатолий. «Просто между собой мы все обговорили, а Дмитрий Викторович убедил, что операция необходима и совсем не страшна. После операции ко мне постоянно заходили врачи и медсестры, а я им говорю: “Не хочется вас ночью беспокоить”. На что они говорят: “Это наша работа. Надо — значит беспокойте. Зовите”. Отношение к людям здесь очень хорошее».