Відновлення після складного інсульта: як завзятість і мужність пацієнта впливають на результати реабілітації

Інсульт з ускладненнями в пізньому віці до болю часто зустрічається і це, в основному, сумна історія: такі пацієнти стикаються з втратою базових і найважливіших навичок. Не можуть говорити, ковтати, ходити, порушується навіть дихання і рівновага.
Ігор Бушта, або просто Васильович, надійшов до нас в реанімацію в глибокому приголомшені, з усіма перерахованими симптомами ішемічного інсульту. У наступні дні його стан погіршувався, посилилися проблеми з диханням і серцем, і на третій день реаніматологи перевели пацієнта на дихання через трахеостому (отвір на шиї, який з’єднує трахею з зовнішнім середовищем), підключили штучну вентиляцію легенів. Через порушення ковтання чоловіка перевели на назогастральний зонд. Розвинулася гіпостатична двостороння пневмонія — її ризик був високий ще під час надходження.
Життя пацієнта було під загрозою. Так тривало два тижні: лікарі в реанімації прикладали героїчні зусилля.

З першого дня: чому реабілітацію потрібно підключати відразу ж
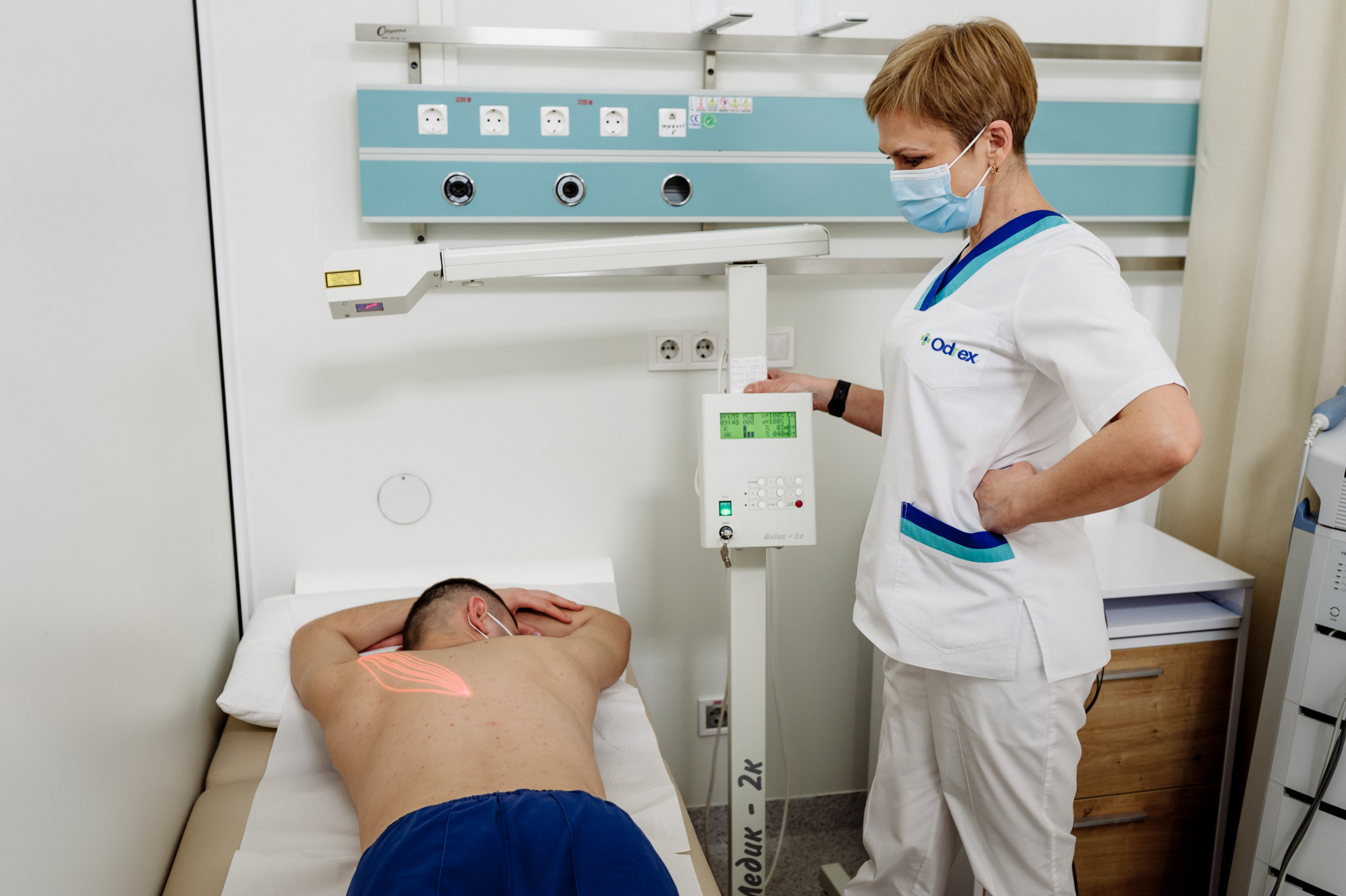
На другий день з пацієнтом почали працювати реабілітологи. Це дуже важливий нюанс у всій історії: реабілітація почалася не через два тижні, коли пацієнтові полегшало, не в кінці місяця, коли пацієнта перевели в стаціонар, а відразу ж. У цьому перевага Odrex: ми не відкладаємо початок реабілітації: адже чим раніше почати, тим кращими будуть прогнози. Таким чином навіть ті ускладнення інсульту, які виникають на пізніх етапах відновлення, зводяться до мінімуму.
На перших етапах заняття Васильовича з реабілітологами не давали пневмонії прогресувати, знижували м’язовий тонус і усували контрактуру — стягування, стиснення м’язів, обмежену амплітуду рухів. Тренувалися кожен день.
Назогастральний зонд з часом замінили гастростомою (трубкою, що встановлена в отвір на животі): пацієнт все ще не міг ковтати, а за допомогою гастростоми зміг отримувати повноцінне харчування через черевну стінку.

З неврологом Ігорем Тендітом
Ставимо мету: з чого починається реабілітація і хто це визначає
Наша команда по відновленню після інсультів:
- Юрій Железняк, реабілітолог, фізіотерапевт, керівник команди реабілітологів,
- Ігор Тендіт, в.о. завідувача стаціонаром, невролог,
- Петро Ковальчук, реабілітолог, фізіотерапевт,
- Олена Чумаева, логопед-афазіолог, арт-терапевт,
- Руслан Волошин, реабілітолог, асистент фізіотерапевта,
Двічі на тиждень збирався консиліум, де лікарі обговорювали цілі та завдання.

Спочатку завдання були мінімальними: навчитися заново координувати своє тіло в просторі і управляти центром тяжіння. Ближче до кінця вересня наш пацієнт уже міг самостійно сидіти в ліжку протягом півгодини, «утримуючи» артеріальний тиск в межах норми. Потім Ігор Васильович навчився самостійно пересідати в колісне крісло. З цього моменту почалася активна реабілітація.

З реабілітологом Петром Ковальчуком
Починаємо активну реабілітацію: що робити, якщо у пацієнта множинні порушення
Навіть маленькі завдання наших реабілітологів ускладнювалися тим, що з пацієнтом не було належного контакту. Тому до лікування підключилася афазіолог Олена Чумаева — логопед, який спеціалізується на відновленні комунікації з пацієнтами після інсульту. І протягом жовтня Васильович знову зміг невербально спілкуватися, виконувати прохання, відповідати.

З логопедом-афазіологом Оленою Чумаєвою
Спочатку Ігор Васильович міг дихати тільки через рот. Реабілітологи проводили з пацієнтом вправи на розвиток дихання: спочатку лежачи, потім сидячи, в будь-якому стані — навіть в півсні.
Довгий час чоловік зовсім не міг ковтати: рідина стікала по ковтку, тільки коли він перебував в лежачому положенні, сидячи нічого не виходило. Але поступово, маленькими порціями, по пів-чайної ложки, ковтання стало відновлюватися.

Відновлюємо рух: як Ігор Васильович знову почав ходити
Зовсім інше, але дуже сміливе завдання стояло перед реабілітологами: пацієнт повинен ходити. Спочатку, коли Васильовича вертикалізувати, у нього виникали проблеми з тиском: кілька тижнів пішло на те, щоб тиск стабілізувати. І в листопаді почалися перші спроби ходити: обробляли ходьбу по фазах, підключили всю сім’я пацієнта. За два місяці чоловік вже вставав без сторонньої підтримки, походжав біля ліжка і виходив в коридор: за одне заняття проходив 30 метрів.
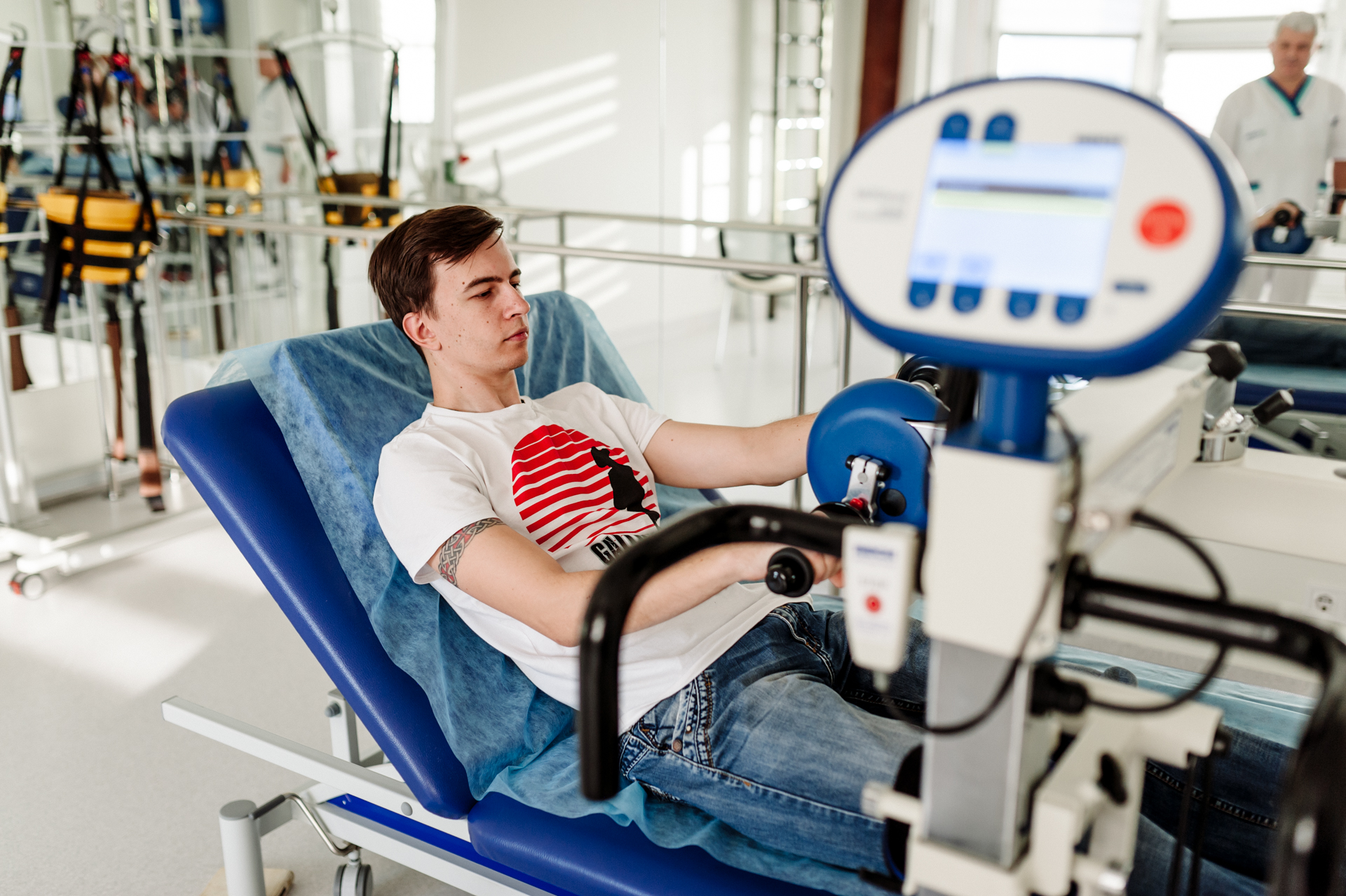
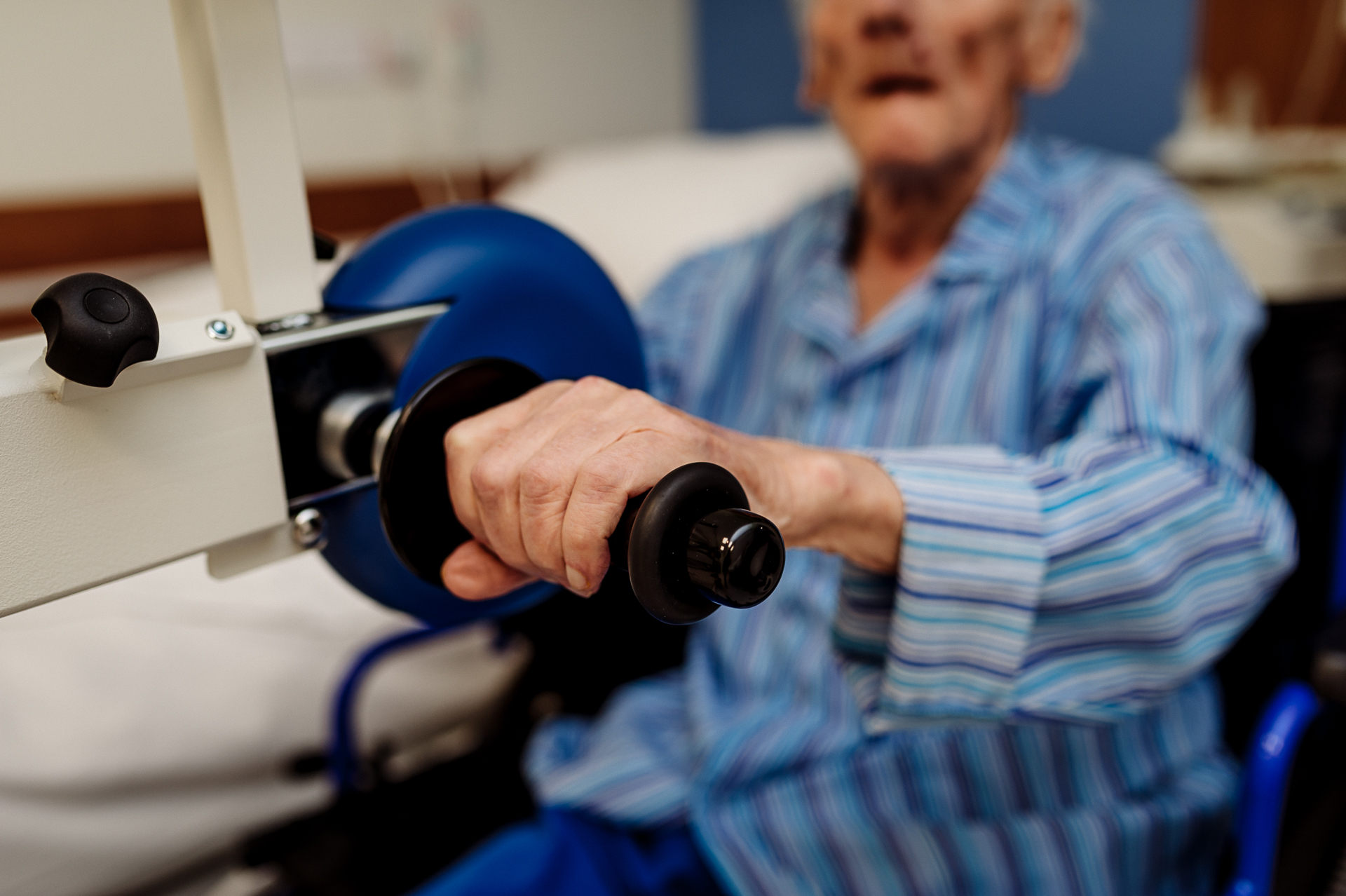
Ігор Васильович — боєць: він постійно знаходиться в реабілітаційному процесі. Він рідко залишався в ліжку, крутив педалі Мотомеда, тренувався навіть вночі, розробляв руку, щоб знизити м’язовий тонус і відновити рух. Відновилася функція тазових органів. На початку зими він попросив самостійно піти у ванну кімнату — в побутовому плані це дуже важливо і стало ще однією перемогою для пацієнта і лікарів.

Підводимо підсумки: як завзятість і мужність пацієнта впливають на результати реабілітації
Петро Ковальчук, реабілітолог, розповідає: «Нас надихнуло те, наскільки активну участь бере пацієнт в процесі реабілітації. Звичайно, ми розуміємо, що він вже не буде таким, як раніше. Але його сила волі, характер, прагнення до повного відновлення дали можливість прийти до того результату, що ми маємо зараз. І навіть молоді пацієнти, які знаходилися поруч, набиралися оптимізму і швидше відновлювалися».

Ми продовжували ставити цілі, знову і знову, нехай і маленькі, але все більш і більш складні: через три місяці від початку занять Васильович з мінімальною допомогою проходив поверх по сходах, на момент виписки проходив 100 метрів без тростини. А ще самостійно робив 2-3 ковтка води, набирав текст на клавіатурі.
Нещодавно ми отримали чудові новини від рідних Ігоря Васильовича: він навчився розмовляти.
Реабілітація — не опція, а необхідність: її ігнорування загрожує ускладненнями і ризиком рецидиву. Фізична терапія, ерготерапія, заняття з логопедом, рефлексотерапія можуть повернути втрачені функції організму. Незважаючи на вік, Васильович володіє приголомшливою нейропластичністю — здатністю мозку перебудовуватися через пережитий досвід. Це, а також наша мультидисциплинарная команда, яка використовувала максимум ресурсів, допомогли Ігорю Васильовичу повернути здоров’я.












 Комплексний догляд
Комплексний догляд





 Хірург-гінеколог про кісти яєчників
Хірург-гінеколог про кісти яєчників























 Отже, до кінця січня:
Отже, до кінця січня: