Пневмонія і несприятливий «букет» діагнозів

Відповідальність за здоров’я
Не всі однаково звикли нести відповідальність за своє здоров’я. У минулому у цього пацієнта була наркозалежність – зі слів рідних, останній прийом наркотичного засобу був якраз напередодні пневмонії.
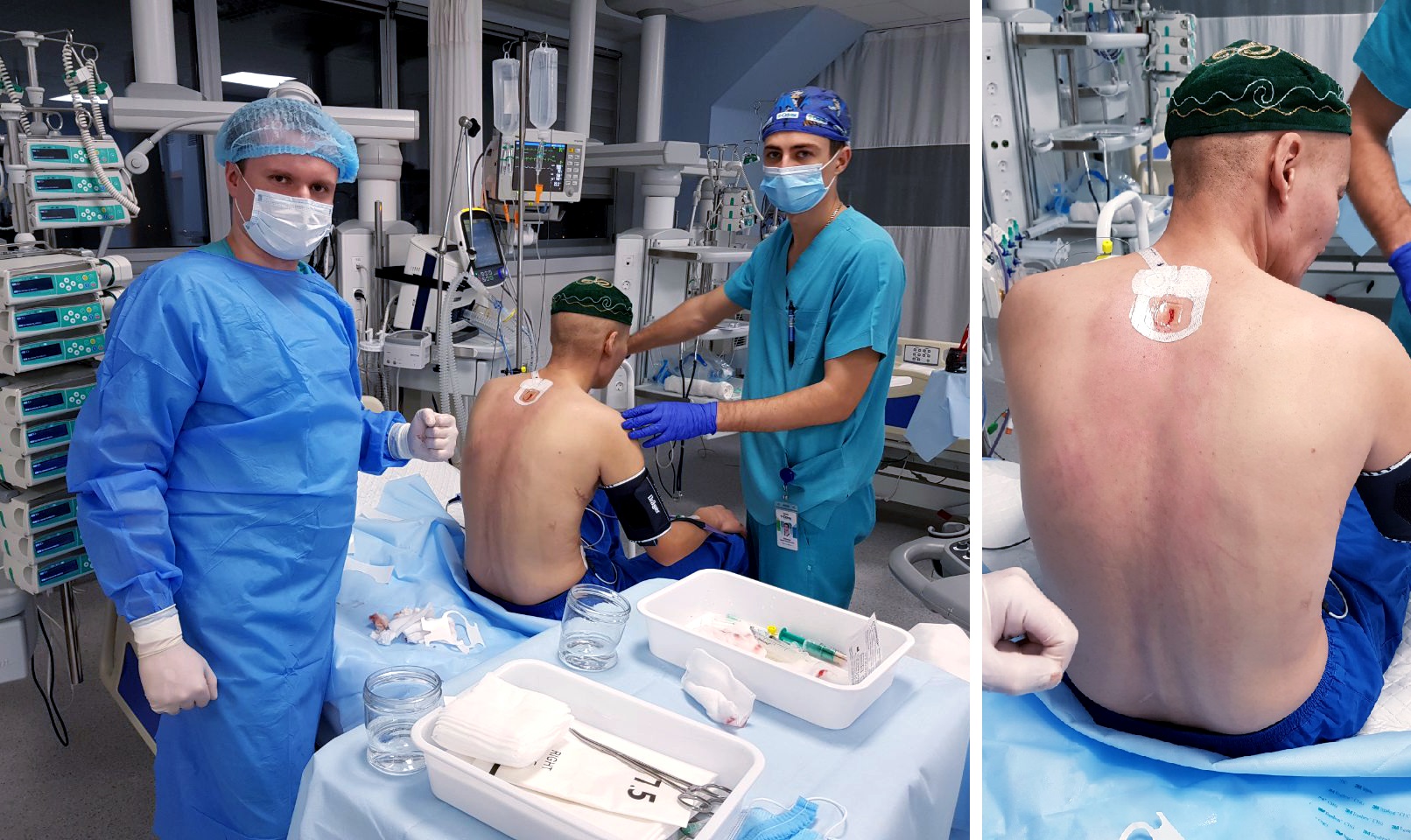
Чоловік – молодий, трохи старше тридцяти, але з дуже несприятливим «букетом» діагнозів: пневмонія, респіраторний дистрес-синдром (життєвозагрожуючі ураження легень), сепсис і недостатність декількох органів і систем одночасно: дихальна, серцево-судинна, ниркова, печінкова, церебральна.*
Ми постійно намагаємося полегшити перебування пацієнта в реанімації: забезпечити комфорт, дати можливість відвідувати родичів. По можливості, використовуємо мінімально інвазивні втручання. Наприклад, вентиляцію легенів через маску – це делікатніше, ніж інтубація трахеї. Але в даному випадку неінвазивна вентиляція легенів виявилася неефективною – потрібна була інтубація трахеї, потім трахеостомия, глибока медикаментозна седація і введення міорелаксантів.
Двостороння полісегментарна пневмонія
Тим часом КТ показало гнітючу картину: тотальне інтерстиціального ураження обох легень – двостороння полісегментарна пневмонія.
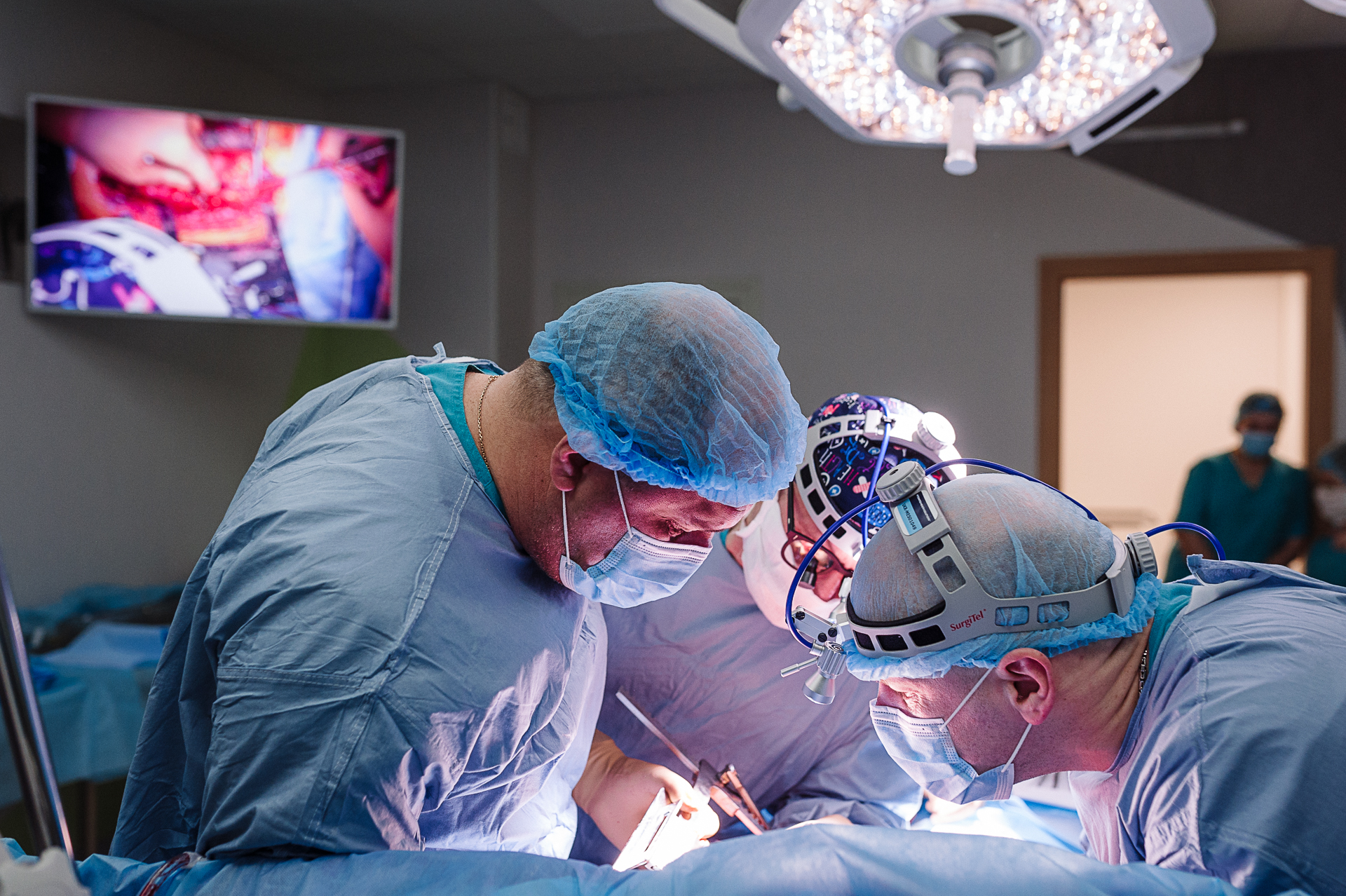
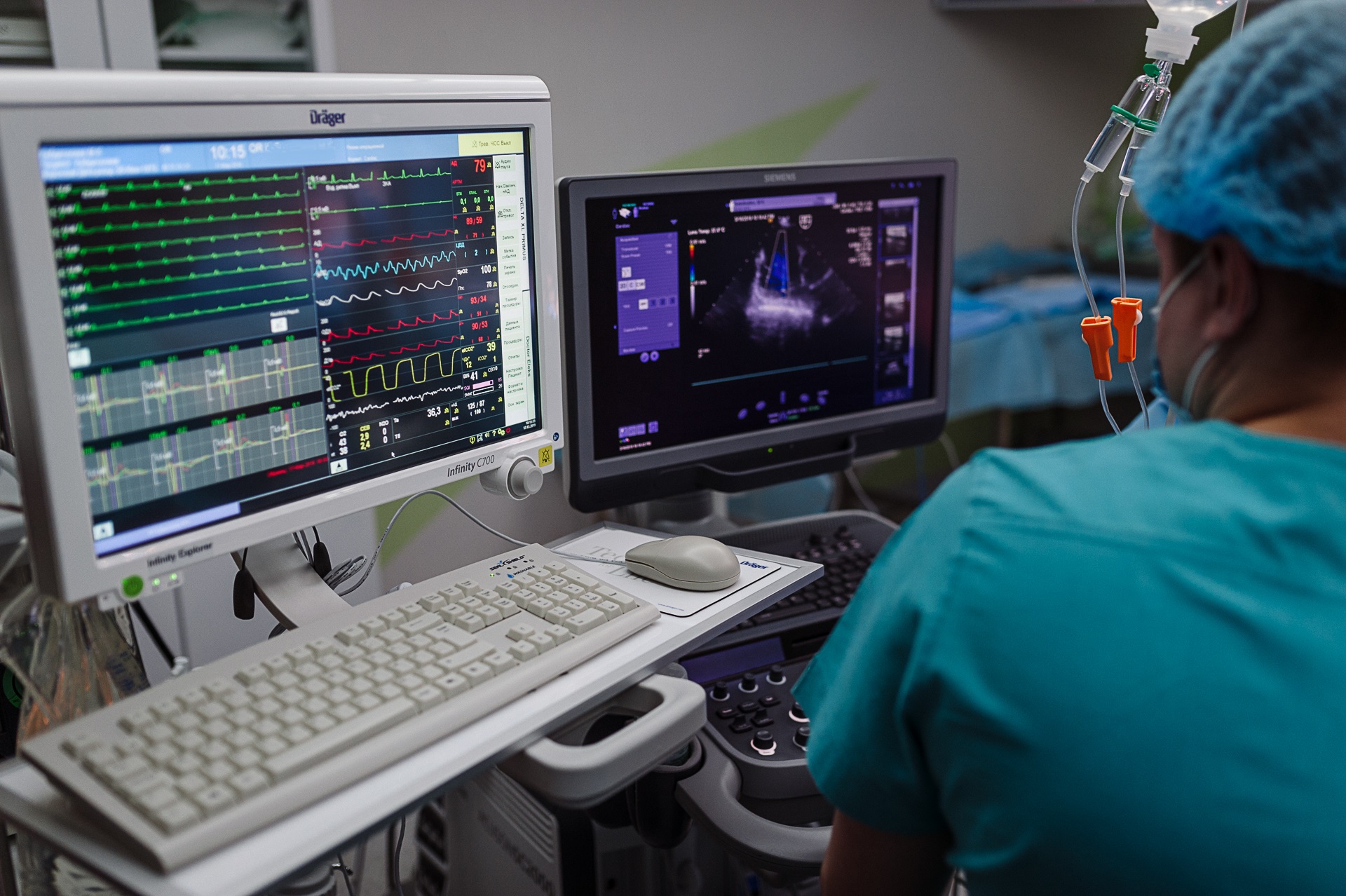
Життя в пацієнта підтримувало величезну кількість механізмів: апарат ШВЛ, прилади, що контролюють показники життєдіяльності, катетери, апарат гемодіалізу (через розвиток гострого пошкодження нирок нефролог провів два сеанси гемодіалізу). Тим часом лікарі поетапно проводили диференціальну діагностику збудника інфекції – причини пневмонії.І проводили терапію, спочатку емпіричну антибактеріальну, на основі спостережень і міжнародних рекомендацій, потім – прицільну, згідно бактеріологічних посівів. Така терапія повинна бути прорахована вкрай грамотно і практично щохвилини, її ефективність постійно потрібно переоцінювати і, при необхідності, проводити корекцію.

Анестезіолог-реаніматолог, завідувач відділенням ОАІТ Ігор Йовенко
Реабілітація найскладніших пацієнтів
Поступово команді реаніматологів вдалося домогтися стабілізації, а потім відновлення функції легень, серця та інших систем, чоловік знову зміг дихати самостійно — після двох тижнів штучної вентиляції легенів, почав реабілітацію — фізичну і психологічну — і виписався додому через 19 днів після госпіталізації практично здоровим.
За життя пацієнта знову боролася наша велика команда відділення інтенсивної терапії: лікарі Ігорь Йовенко, В’ячеслав Цалко, Ірина Балака, Микола Беляков, Катерина Лотощенко, Яна Подгорна, Олександр Степашко, Олександр Максименко, медсестри і молодші сестри.